 CONTENIDO EXCLUSIVO.
CONTENIDO EXCLUSIVO.
Una calurosa madrugada de abril de 1986, en las montañas del norte de Jinotega, Manuel Flores intentaba dormir cuando sintió el piquete de un mosquito en la parte izquierda debajo de la boca.
– Jodido zancudo – se quejó, mientras se lo quitaba de un manotazo.
Días después, Manuel empezó a sentir picazón y le apareció una ronchita en el lugar donde lo había picado el mosquito. Él solamente se rascaba y cuando la erupción se hizo más grande hasta convertirse en un cascarón, empezó a preocuparse.
Manuel ya tenía un año cumpliendo su servicio militar en las montañas de Nicaragua, al igual que cientos de jóvenes que en los años ochenta fueron enviados por los sandinistas a combatir a la Contrarrevolución que hacía incursiones desde Honduras.
El cascarón en la cara se le iba haciendo más grande. “Era como de chavalo cuando te raspas y te queda el cascarón”, recuerda hoy a sus 53 años.
Cuando el sudor le caía en la lesión, sentía ardor, y un día, al limpiarse la cara, el cascarón se le vino abajo. Uno de sus compañeros le prestó un espejo para que se fijara cómo tenía aquella lesión y fue hasta ese momento que decidió ir donde el médico del grupo para que lo revisara.
– Eso es lepra de montaña – le dijo
El mismo diagnóstico le dieron a Román Vílchez en octubre de 1984. Él se encontraba en Murra cumpliendo su servicio militar y tres meses después de haber iniciado, le empezaron a salir las mismas lesiones en el brazo derecho.
“Primero me asusté. Yo era un chavalo y nunca había escuchado de esa lepra de montaña, pero uno de los que andaba ahí conmigo me mandó donde el sanitario y ahí me dijeron que estaba pegado”, relata. En aquel entonces, Román tenía 15 años y Manuel, 16.
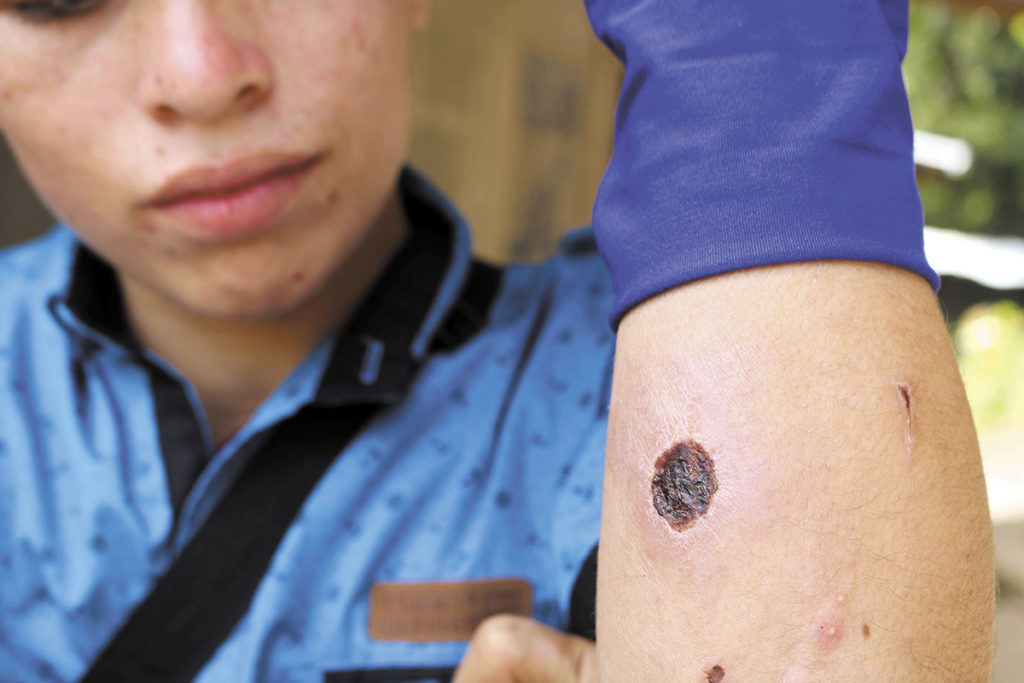
La leishmaniasis, conocida popularmente en Nicaragua como lepra de montaña, es una enfermedad causada por un parasito del género leishmania y que se transmite al ser humano por la picadura de una mosca del género lutzomyia, conocida popularmente como “chirizo,” “rodador” o “papalomoyo”, según explica un epidemiólogo que prefiere no ser citado por temor a represalias.
Esta es una enfermedad que se encuentra en Nicaragua desde hace décadas, y en nuestro país normalmente está en las zonas rurales, porque el parásito vive en bosques y selvas. “Particularmente en Nicaragua está en la zona norte, centro del país y la zona atlántica, donde hay mayor humedad, temperatura y altitud”, asevera el especialista.
LEA TAMBIÉN: El guerrillero nicaragüense que fundó un museo en El Salvador
Esta enfermedad afectó a cientos de jóvenes y adultos en los años ochenta durante la guerra civil entre sandinistas y contras, sobre a todo a quienes se internaron en las montañas del país como alfabetizadores o combatientes. “La leishmaniasis en los ochenta tuvo un brote por el desplazamiento militar. El desplazamiento militar en zonas endémicas aumenta la tasa de infección”, señala el epidemiólogo. Hasta la fecha, no existe una cifra exacta de cuántas personas padecieron esta enfermedad durante la guerra.
Tres formas
La lepra de montaña se manifiesta de tres formas. La primera es la cutánea, la cual afectó a Manuel Flores y a Román Vílchez cuando hacían su servicio militar, y en la cual a la persona le aparecen úlceras en zonas expuestas de la piel como la cara, brazos y piernas, que es donde puede picar la mosca, y que le pueden dejar llagas y cicatrices de por vida.
Otra forma es la mucocutánea, en la cual la enfermedad invade labios, nariz y hasta puede destruir cartílagos. “Puede llevar a deformaciones y por consiguiente a estigmatizaciones y hasta problemas sicológicos en las personas que padecen la enfermedad”, explica el epidemiólogo. La tercera forma es la visceral, que puede causar fiebre, diarreas, vómitos y hasta anemia.
“En los años ochenta hubo brotes de leishmaniasis por la alta exposición en zonas endémicas”, insiste el especialista.

Por su parte, Román Vílchez recuerda que no era el único con lepra de montaña entre los cachorros que andaban con él combatiendo a la Contra. “A unos les salió en la cara, en el cuello, pero a la mayoría en los brazos”, detalla.
En una ocasión, relata, los sanitarios se habían quedado sin ampollas de glucantime, que es el medicamento que usaban para tratar la enfermedad. “Mi última dosis fue la última ampolla que les quedaba”, pero en el grupo, varios cachorros todavía estaban infectados. “Uno de los sanitarios se fue a buscar unas hojas de limón, las puso a hervir y se las puso en las lesiones. Así hicieron hasta que les llevaron más ampollas”, cuenta Román.
En el caso de Manuel Flores, cuando se infectó de lepra de montaña, le empezaron a aplicar inyecciones de cinco mililitros de glucantime por la mañana y otros cinco por la noche. A él le tocaron 50 dosis de este medicamento por 25 días. La inyección se la aplicaban en la nalga.
El hombre detalla que su grupo estaba en una zona muy hostil por la guerra y que la única manera de recibir abastecimiento era por aire, pero esto también era difícil porque los pilotos de los aviones temían acercarse a esa zona y ser derribados por la Contra, de manera que muy pocas veces les llegaba.
Manuel dice que los sanitarios sí tenían suficientes ampollas para aplicarles las dosis a todos los infectados, pero lo que no había eran agujas para las inyecciones. “Los sanitarios hervían y rehervían las agujas para volverlas a utilizar”, rememora
De tanto que usaban las agujas, estas iban perdiendo el filo en la punta, de manera que, cada vez que los enfermos eran inyectados, sentían muchísimo dolor porque prácticamente tenían que enterrarles las agujas en la nalga para que pudiera entrar. “Hasta se escuchaba cuando la aguja rompía el cuero (piel)”, relata Manuel.
En junio de 1986, Manuel ya estaba empezando a curarse de la lepra de montaña, pero en agosto, de ese mismo año, se volvió a infectar. Ahora, le aparecieron lesiones en los dedos índice y meñique de la mano izquierda.
LEA TAMBIÉN: La gripe que podría convertirse en una nueva pandemia
Para entonces, su batallón ya no estaba en medio de la selva de Bosawás, si no que habían llegado a un pueblo llamado Wamblán, en donde se abastecieron y los sanitarios tenían agujas nuevas para seguir inyectando a todos los infectados. “Ya no fue tan dolorosa la segunda vez”, relata Manuel, a quien, para esta segunda vez que se infectó, le recetaron 10 mililitros de glucantime como tratamiento.
Román Vílchez solo se infectó una vez y le quedó una seña en el brazo. “Pero mejor que me haya quedado esta cicatriz a haber perdido un brazo o una pierna, o que me hayan matado”, dice el hombre.

No es una enfermedad del pasado
Manuel finalmente fue desmovilizado en junio de 1987, después de cumplir dos años y tres meses de servicio militar. “Les regalamos tres meses de más todavía”, bromea.
Actualmente, tiene pequeñas señas en los lugares donde lo atacó la leishmaniasis. Ahora no son tan notorias, pero años atrás parecían llagas. “Ya ahora todo viejito, arrugado, no se me notan mucho”, dice entre risas.
Después de la guerra, Manuel no pudo concluir con sus estudios, pero aprendió el oficio de la orfebrería, a lo que se dedicó la mayor parte de su vida. Ahora, trabaja como conductor privado.
Román solamente regresó a Managua para terminar la secundaria, y a los 18 años se fue a Costa Rica a trabajar con sus dos hermanos mayores. Regresó a Nicaragua en 1997 y junto a su esposa abrió un tramo en un mercado de la capital. Para él, la lepra de montaña ya es cosa del pasado y espera no volver a padecerla.
Sin embargo, hasta la fecha, la lepra de montaña sigue presente como una de las enfermedades epidémicas que más padecen los nicaragüenses, según los datos del Ministerio de Salud (MINSA).
El epidemiólogo que nos solicita anonimato señala que hoy la lepra de montaña está catalogada como una enfermedad endémica en Nicaragua, es decir, que está constantemente presente en el país en ciertas zonas y entre ciertos grupos de personas.
“Nicaragua reporta uno de los números más altos de leishmaniasis y una de las tasas de incidencia más altas en comparación con otros países de América Latina”, sostiene, e indica que en los últimos años, en nuestro país se han reportado brotes de esta enfermedad en 2008, 2016 y 2020.
En abril de 2017, el Ministerio de Salud (MINSA) recibió una donación por parte del gobierno de Brasil de 120,000 ampollas de glucantime. La ministra de salud de entonces, y actual asesora de Daniel Ortega, Sonia Castro, dijo que la donación serviría “para el tratamiento de lo que se conoce en las zonas alejadas del país como lepra de montaña y así evitar que la transmisión sea mayor”.
LEA TAMBIÉN: La “Viuda Negra” de Nandaime y el misterio de porqué asesinó a su esposo
El glucantime, explica el especialista, se aplica inyectado en el glúteo, tal y como se lo aplicaron a Manuel Flores cuando padeció la enfermedad en 1986, pero en algunos casos también es recomendable aplicarse al lado de las úlceras.
Este medicamento puede tener efectos adversos como náuseas, vómitos, mareos, dolor abdominal y hasta anorexia. “Es una enfermedad difícil de tratar. Las úlceras tardan semanas, meses y a veces años en sanar”, detalla, y agrega que una vez que las úlceras sanan, pueden quedar llagas o señas y cuando estas aparecen en la cara, muchos niños sufren por ello.
Entre 2018 y 2021, la lepra de montaña fue la cuarta enfermedad epidémica que más afectó a los nicaragüenses, solamente superada por la malaria, dengue y la rabia. En 2022, la leishmaniasis bajó al puesto número cinco y el Sistema Local de Atención Integral en Salud (SILAIS), registró un total de 2,424 casos a nivel nacional.
Las zonas en donde aparecieron más casos el año pasado son Río San Juan, la Costa Caribe Sur, Zelaya Central, Matagalpa, Nueva Segovia y Jinotega. Los dos últimos son los lugares en donde Manuel y Román estuvieron enmontañados y se contagiaron en los ochenta.
El epidemiólogo señala que la leishmaniasis se puede prevenir usando ropa que cubra el cuerpo, como camisas con mangas largas y pantalones. También aplicándose repelente y poniendo mallas en ventanas y puertas para evitar la entrada de la mosca a los hogares.
Otra medida que puede ayudar es dormir con mosquiteros y como la enfermedad también afecta a los animales, a los perros se les pueden poner collarines con repelentes.



 CONTENIDO EXCLUSIVO.
CONTENIDO EXCLUSIVO.



